
健診で血糖値を指摘されたけれど、
「すぐ病院に行くほどなのか分からない」
そんな迷いから、糖尿病について調べていませんか。
糖尿病は、症状がない段階でも数値にサインが出ます。
このページでは、受診を考える目安と検査の流れを簡潔にまとめています。
「様子見でいい?」と迷ったときに知っておきたい糖尿病の確認ポイント
糖尿病は、初期の段階ではほとんど自覚症状がありません。
そのため、
✅健診で血糖値が高いと言われた
✅糖尿病予備群と指摘された
✅家族に糖尿病の人がいる
といったきっかけで検査を受ける方が多い病気です。
血液検査を行えば、現在の血糖状態を確認できます。
結果によっては生活習慣の見直しだけで改善するケースもあり、早い段階で状態を知っておくことが大切です。
福山市で糖尿病の検査や相談を希望される方は、当院「こいけ内科クリニック」でも対応しています。
血糖値が気になる方は、一度検査で現在の状態を確認してみませんか?
福山市で糖尿病の検査・相談をご希望の方は、「こいけ内科クリニック」までご予約ください。
福山市で「糖尿病かも?」と思ったとき、まず何を知ればいい?糖尿病の基本をわかりやすく説明します

福山市で「糖尿病」と検索している方の多くは、健康診断で血糖値やHbA1cを指摘されたり、最近の体調の変化が気になったりして、「もしかして自分も糖尿病なのでは」と不安を感じているのではないでしょうか。症状がはっきり出ているわけではないけれど、何となく気になる、周りに糖尿病の人がいて他人事ではない、そんなきっかけから調べ始める方も少なくありません。
一方で、糖尿病について調べてみると、専門用語が多く、1型・2型といった分類や検査数値の話が次々に出てきて、「結局、自分は何を知ればいいのか分からない」と感じてしまうこともあります。情報はたくさんあるのに、今の自分の状態とどう結びつくのかが見えにくいのが、糖尿病の分かりにくさでもあります。
このページでは、福山市で糖尿病について調べている方が、最初に知っておきたい基本をできるだけ噛み砕いて整理しています。糖尿病とはどんな病気なのか、体の中で何が起きているのか、1型と2型は何が違うのかといったポイントを、専門知識がなくても理解できるようにまとめています。ここで土台となる考え方を押さえておくことで、その後に出てくる症状や原因、食事、治療の話も、必要以上に怖がらずに読み進められるようになります。
糖尿病は、早い段階で状況を把握し、正しく向き合うことでコントロールしやすい病気です。「まだ病院に行くほどではないかもしれない」と感じている方にとっても、このページが今の状態を整理するきっかけになれば幸いです。
糖尿病とはどんな病気?まず知っておきたい基本の考え方
糖尿病とは、血液中の糖分である血糖値が高い状態が慢性的に続く病気です。簡単に言えば、体の中で糖をうまく処理できなくなっている状態と考えると分かりやすいでしょう。本来、食事で摂った糖はインスリンというホルモンの働きによって細胞に取り込まれ、エネルギーとして使われます。しかし糖尿病では、このインスリンの量が足りなかったり、うまく働かなくなったりすることで、血糖値が下がりにくくなります。
糖尿病の定義を調べると難しい言葉が並びますが、基本は「血糖値をコントロールする仕組みが弱ってしまう病気」と理解して問題ありません。かつては贅沢病や生活習慣病と呼ばれることもありましたが、現在では年齢や体型に関係なく、誰にでも起こり得る病気だと考えられています。福山市で糖尿病を調べている方にとって大切なのは、糖尿病は放置せず、早めに状況を知って対処すればコントロールが可能な病気だという点です。
糖尿病は体のどこで起きている?臓器とメカニズム
糖尿病は、特定の一つの臓器だけで起きている病気ではありません。中心となるのは膵臓ですが、肝臓や筋肉、脂肪など、体のさまざまな部分が関係しています。膵臓から分泌されるインスリンが不足したり、効きにくくなったりすると、血液中の糖が細胞に取り込まれず、高血糖の状態が続きます。
さらに、肝臓が必要以上に糖を放出してしまったり、筋肉や脂肪が糖をうまく使えなくなったりすることも重なります。図や模式図を見ると複雑に感じますが、要点は「血糖値を下げる指令が体の中でうまく伝わらなくなる」という点にあります。この仕組みを知っておくと、なぜ治療や生活習慣の見直しが必要なのかが理解しやすくなり、福山市で医療機関を受診した際の説明も腑に落ちやすくなります。
1型・2型で何が違う?糖尿病のタイプ別の考え方
糖尿病には大きく分けて1型と2型があります。1型糖尿病は、膵臓のインスリン分泌がほとんどなくなってしまうタイプで、若い世代でも発症することがあり、治療にはインスリン注射が欠かせません。一方、2型糖尿病は、インスリンは分泌されているものの、効きが悪くなってしまうタイプで、生活習慣や体質が関係していることが多く、日本人の糖尿病の大部分がこの2型に該当します。
最近では、3型や新しい分類の考え方が話題になることもありますが、まずは1型と2型の違いを理解するだけで十分です。福山市で糖尿病かもしれないと感じて調べている方にとっては、「自分がどのタイプに近いのか」を把握することが、その後の治療方針や生活の見直しを考えるうえで大切なポイントになります。
糖尿病ガイドラインや学会情報はどう活かせばいい?
糖尿病のガイドラインは、日本糖尿病学会が示している診断や治療の基本的な考え方です。最新版では、新しい薬や治療の進め方が反映されていますが、一般の方が内容をすべて理解する必要はありません。大切なのは、ガイドラインが「安全性や効果が確認された治療の指針」であるという点です。
福山市で糖尿病の治療を受ける場合も、医師はこのガイドラインをもとに判断しています。そのため、インターネット上で見かける極端な食事制限や、根拠のはっきりしない方法が勧められることはありません。ガイドラインがあることで、地域に関係なく一定水準の医療が受けられるという安心感があります。糖尿病について不安を感じている方ほど、独りで情報を抱え込まず、医学的に裏付けのある考え方を軸に判断することが、結果的に遠回りをしない近道になります。
その症状、糖尿病のサインかも?気づきやすい初期症状の見分け方

糖尿病は、初期の段階でははっきりした自覚症状が出ないことも多く、「忙しいだけ」「年齢のせいかもしれない」と見過ごされがちです。そのため、不安はあるものの、受診のきっかけがつかめずに悩む方も少なくありません。
一方で、実際に多く検索されている症状を見てみると、眠気やだるさ、喉の渇き、頻尿、尿の変化、皮膚のかゆみ、体重の増減など、日常生活の中で気づきやすいサインが多く含まれています。また、性別や年代によって気になりやすい症状が違ったり、足や爪、目といった特定の部位に違和感として現れることもあります。
ここでは、糖尿病の症状としてよく見られるサインを、初期に多いものから整理し、セルフチェックの視点も交えながらまとめます。思い当たる点があっても、必要以上に怖がる必要はありません。まずは今の状態を整理するための材料として読み進めてください。
「これって糖尿病?」と感じやすい代表的な症状の全体像
糖尿病の症状は人によって現れ方が異なり、「これが出たら糖尿病」と断定できるものは多くありません。多くの場合、疲れが取れにくい、喉がよく渇く、トイレが近くなる、体重が増えた・減った、肌トラブルが続くといった、日常によくある変化として始まります。
こうした症状は一つだけ見ると見過ごされやすいのですが、複数が同時に、または長期間続いている場合には、糖尿病の症状として説明がつくことがあります。福山市のように車移動が中心で運動量が減りやすい環境では、「年齢のせい」「生活が忙しいから」と思い込んでしまいやすいため、症状を全体像として捉え、自分の生活と照らし合わせてみることが早期発見につながります。
初期症状チェックで見逃しやすいポイントを整理
糖尿病の初期症状はとても気づきにくく、自分で判断するのが難しいのが特徴です。そのため、「セルフチェック」や「どうやって分かるのか」を調べる方が多くなります。もちろん、最終的な判断には血液検査が必要ですが、日常の変化を振り返ることは大切なヒントになります。
例えば、食後に強い眠気を感じるようになった、以前より疲れやすい、喉の渇きが増えた、夜中にトイレで目が覚める回数が増えた、といった変化は、糖尿病の初期によく見られます。これらを一時的な不調として片づけず、「最近どうだろう」と振り返ることが、受診を考えるきっかけになります。
眠気・だるさ・疲れやすさが続く場合の考え方
糖尿病では、血糖がうまくエネルギーとして使われないため、食後に強い眠気が出たり、一日中だるさが抜けなかったりすることがあります。しっかり睡眠を取っているのに疲れが残る、午後になると急に眠くなるといった状態が続く場合は注意が必要です。
仕事や家事の忙しさ、年齢、睡眠不足との区別がつきにくい症状だからこそ、「数日」ではなく「数週間から数か月」続いているかどうかを振り返ることが、糖尿病の症状を見極める現実的な視点になります。
喉の渇き・頻尿・尿の変化で気づくサイン
喉の渇きや頻尿、尿の変化は、糖尿病を疑うきっかけになりやすい症状です。血糖値が高くなると体が水分を欲しがり、水を飲む量が増え、その結果としてトイレが近くなります。また、尿に糖やたんぱくが混じることで、泡立ちやすくなることもあります。
以前より明らかに水を飲む量が増えた、夜間に何度もトイレに起きる、尿の泡がなかなか消えないといった変化が続く場合は、生活習慣だけで片づけず、一度糖尿病の可能性として確認してみることが安心につながります。
皮膚のかゆみ・肌トラブルが続くとき
皮膚のかゆみや肌荒れは見落とされやすい症状ですが、糖尿病では血流の低下や免疫力の影響で、肌トラブルが起きやすくなります。特定の部位だけがかゆくなる、湿疹がなかなか治らない、ぶつぶつや赤みが長引くといった変化が続くこともあります。
保湿や市販薬を使っても改善しない場合は、皮膚の問題だけでなく、体の内側の状態として糖尿病が関係していないかを考える視点が大切です。
体重や体の匂いの変化で気づくケース
糖尿病では、食事量が変わっていないのに体重が減ったり、逆に太りやすくなったりすることがあります。また、汗や息に甘い匂いを感じたり、口臭が強くなったりするケースもあります。
特に急な体重変化は、体からの分かりやすいサインです。ダイエットの成果だと考えず、「なぜ変わったのか」を一度立ち止まって考えることが、糖尿病を見逃さないためのポイントになります。
めまい・冷え・睡眠トラブルとの関係
糖尿病では血糖値の変動が大きくなることで、めまいやふらつきを感じたり、手足の冷えが気になったりすることがあります。また、喉の渇きや夜間のトイレで睡眠が浅くなるケースもあります。
「最近よく眠れない」「季節に関係なく冷えを感じる」といった変化が続く場合は、生活リズムだけでなく、糖尿病の視点で体調を見直すことが大切です。
風邪や体調不良に見える症状との違い
微熱やだるさ、咳、鼻血などは風邪や疲労によるものと考えがちですが、糖尿病では免疫力が下がり、体調を崩しやすくなることがあります。「治ったと思ってもすぐ不調になる」「微妙な体調不良が長引く」と感じる場合は、背景に糖尿病が隠れていないかを確認することが安心につながります。
痛み・胃腸症状・頭痛など幅広い不調
背中や胸の違和感、胸焼け、腹痛、吐き気、頭痛、動悸などは必ずしも糖尿病特有の症状ではありません。ただし、血糖値の影響で自律神経が乱れると、こうした不調が現れることがあります。
症状だけで判断せず、「血糖の影響」という視点を持つことで、原因を整理しやすくなります。
むくみ・便通・空腹感の変化
むくみや便通の乱れ、強い空腹感が続く場合も、体のバランスが崩れているサインかもしれません。糖尿病では腎臓や神経の働きが影響を受け、こうした症状が出ることがあります。
一時的な不調ではなく、繰り返し起きているかどうかを意識してみることが大切です。
女性・年代別に気づきやすい症状
女性の場合、ホルモンバランスの変化と糖尿病の症状が重なり、生理不順や体調の揺らぎとして現れることがあります。年代による変化だと決めつけず、血糖値を一度確認することで安心できるケースも少なくありません。
高血糖症状としてまとめて確認
糖尿病による高血糖の症状は、喉の渇きや頻尿、眠気、だるさ、体重の変化などが複合的に現れることが多いのが特徴です。「一つだけ」ではなく、「いくつか重なっているかどうか」を意識して見ることが、糖尿病を早く見つけるための現実的な判断軸になります。
足・爪・皮膚・目…「部位別」に気をつけたい糖尿病の症状まとめ
糖尿病について調べている方の中には、「足が痛い」「爪の色がいつもと違う」「最近、目がかすむ気がする」といった、はっきりした“部位の違和感”をきっかけとなる方も多いのではないでしょうか。糖尿病は全身の病気というイメージがありますが、実際には手足の先や皮膚、目など、体の末端や感覚に関わる部分に症状が出やすいことが知られています。ここでは、足のしびれや痛み、爪の変化、皮膚トラブル、目の見え方といった、「部位別の症状」を整理し、どんな視点で見直すとよいかを分かりやすくまとめます。日常のケア、とくにフットケアにつながる考え方もあわせて確認していきましょう。
足の痛み・かゆみ・つり・足裏の違和感に気づいたら
糖尿病では、比較的早い段階から足先に違和感が出ることがあります。歩くと足の裏がジンジンする、理由もなく足がつる、夜になるとかゆみが強くなる、触った感覚が鈍い気がするといった変化は、血流や神経の影響が関係している可能性があります。
「靴のせい」「年齢のせい」と思って放置しがちですが、足は毎日使う部位だからこそ小さな変化が積み重なりやすい場所です。福山市のように車移動が中心で、足を酷使していない生活でも違和感が続く場合は、糖尿病の初期症状として一度立ち止まって見直す視点が大切になります。
しびれ・ピリピリ感が手足や指に出る理由
正座をしていないのに足や指がしびれる、触るとピリピリ痛む、左右同じようにじわじわ広がる感覚があるといった症状は、糖尿病による末梢神経のトラブルの入り口としてよく見られます。
初期の段階であれば、血糖コントロールによって改善が期待できるケースもあります。そのため、「そのうち治るだろう」と様子を見るよりも、しびれの頻度や範囲が広がっていないかを意識して観察することが、悪化を防ぐ近道になります。
傷が治りにくいと感じたら意識したいフットケア
糖尿病では血流の低下や免疫力の影響で、小さな切り傷や靴擦れ、水ぶくれが治りにくくなることがあります。特に足は感覚が鈍くなりやすく、気づかないうちに悪化してしまうケースも少なくありません。
毎日足の状態を確認することや、爪の切り方、靴のサイズ、足裏の乾燥やひび割れに気を配るだけでも、トラブルの予防につながります。福山市で糖尿病が気になる方にとって、足は「治療以前に日常ケアが重要な部位」だと理解しておくと安心です。
壊死・壊疽・切断リスクにつながる重症化の流れ
壊死や壊疽、切断といった言葉を見て、不安を強く感じる方も多いかもしれません。しかし、これらは突然起きるものではなく、しびれや傷の治りにくさを長期間放置した結果、血流が極端に悪化し、感染が重なった場合に起こるケースがほとんどです。
適切な血糖管理とフットケアを続けていれば、多くは防ぐことができます。怖い情報として捉えるのではなく、「避けるために早く気づくサイン」として知っておくことが、現実的な向き合い方になります。
爪の色・形・剥がれで気づく糖尿病のサイン
糖尿病では血流や感染の影響が爪に現れることがあります。爪が分厚くなる、色が白や黒に変わる、縦線が目立つ、剥がれやすくなるといった変化が続く場合は注意が必要です。
加齢や靴の問題と決めつけず、足全体の状態とあわせて確認することで、早めの対応につながります。
目のかすみ・痛み・見え方の変化
視界がぼやける、黒い点が増えたように感じる、目の奥が重いといった症状は、血糖値の変動だけでも一時的に起こることがあります。ただし、同じような変化が繰り返される場合は、眼精疲労だけでなく糖尿病の影響も考える必要があります。
網膜症など目の合併症を知っておく
糖尿病による目の合併症は、初期には自覚症状が少ないのが特徴です。見え方に異常を感じたときには、すでに進行しているケースもあります。そのため、症状がなくても定期的に眼科で検査を受けることが、視力を守るための現実的な対策になります。
皮膚や感染症っぽいトラブルとの関係
水虫や水ぶくれ、できもの、かゆみなどの皮膚トラブルが繰り返し起こる場合、糖尿病による免疫力の低下が影響していることがあります。同じ場所に何度もできる、治療しても再発する場合は、背景に糖尿病がないかを確認する価値があります。
神経・血管の病名として整理して理解する
足のしびれや痛み、冷え、傷の治りにくさは、「末梢神経」や「血管」のトラブルとして説明されることが多い症状です。症状を一つずつ点で捉えるのではなく、神経と血管の問題としてまとめて理解することで、なぜ早めの対応が重要なのかが分かりやすくなります。
なぜ糖尿病になるの?原因ランキングと「食べ物・甘いもの・お酒・ストレス」の関係

糖尿病の原因を調べ始めると、「甘いものを食べすぎたから?」「お酒はどのくらい影響する?」「ストレスでも糖尿病になるの?」と、日常生活に結びついた疑問が次々に浮かぶ方が多いと思います。確かに、食事や体重、運動不足はよく知られた要因ですが、糖尿病はひとつの理由だけで起こる病気ではありません。体質や年齢、生活習慣、服用している薬、ほかの病気など、複数の要素が重なって発症するケースがほとんどです。
ネット上の「原因ランキング」だけを見ると、自分を責めてしまったり、逆に安心しすぎてしまうこともあります。ここでは、「自分の場合はどこが関係していそうか」を冷静に考えるための視点をまとめていきます。
糖尿病はなぜ起こる?原因を大きく整理して考える
「なぜ糖尿病になるのか」「どんな生活をしているとなりやすいのか」と疑問に感じる方は多いですが、糖尿病は短期間の行動だけで発症するものではありません。血糖値を下げる仕組みが、長い時間をかけて少しずつ弱くなった結果として起こることがほとんどです。
数か月、あるいは数年単位で続いた食事の内容、体重の変化、運動量の少なさ、ストレスの蓄積などが重なり、気づいたときには検査数値として表れている、というケースも珍しくありません。そのため「いつから始まったのか分からない」と感じる人が多いのも糖尿病の特徴です。原因を一つに決めつけるのではなく、どういう条件が重なるとリスクが高まるのかを知ることが、次の行動を考える出発点になります。
食事・食べ物・甘いものとの関係
糖尿病の原因として、食事や甘いものを真っ先に思い浮かべる方は多いでしょう。ただし、甘いものを食べたからすぐに糖尿病になるわけではありません。問題になるのは、糖質の多い食事が習慣化し、血糖値が急激に上がったり下がったりする状態が長く続くことです。
間食が多い、食事の時間が不規則、夜遅くに炭水化物やお菓子を摂る習慣がある場合は、量だけでなく「頻度」や「タイミング」を見直すことが、糖尿病の予防や改善につながります。
油・肥満・体重との関係をどう考える?
油っこい食事や肥満が糖尿病の原因になると聞くと、「太っていないから大丈夫」と思う方もいるかもしれません。しかし、脂質の多い食事が続くことで内臓脂肪が増え、インスリンが効きにくくなる点が重要です。
見た目には太っていなくても、内臓脂肪が多い「隠れ肥満」の状態では、糖尿病のリスクが高まることがあります。体重の数字だけで判断せず、腹囲や日常の運動量も含めて考えることが大切です。
お酒・飲酒習慣はどこまで影響する?
お酒と糖尿病の関係を気にして、日本酒や焼酎、ワイン、ハイボールなどを調べる方も多いですが、アルコールそのものよりも「飲み方」が影響します。
飲酒量が多いと食欲が増して高カロリーな食事を摂りやすくなったり、肝臓の働きが乱れて血糖調整が不安定になることがあります。毎日の晩酌や週末のまとめ飲みが習慣になっている場合は、種類よりも量と頻度を見直すことが現実的な対策になります。
ストレスや薬の影響も無視できない
強いストレスが続くと、血糖値を上げるホルモンが分泌されやすくなります。また、うつ病などの治療で使われる一部の薬が、血糖に影響することもあります。
「生活はあまり変えていないのに数値が悪くなった」と感じる場合は、食事や運動だけでなく、心身の状態や服用している薬も含めて確認することが大切です。
遺伝やタイプ別の原因を正しく理解する
糖尿病には遺伝的な体質が関係する場合がありますが、遺伝があるから必ず発症するわけではありません。生活習慣と組み合わさることでリスクが高まると考えられています。
1型糖尿病は自己免疫の影響が大きく、2型糖尿病は生活習慣の影響を受けやすいという違いがあるため、自分がどのタイプに近いのかを知ることが、原因を理解する助けになります。
運動不足や喫煙といった生活習慣
運動不足は血糖を消費する機会を減らし、喫煙は血管を傷つけてインスリンの働きを弱めることが知られています。特別な運動を始める前に、日常の活動量を少し増やす、禁煙を検討するなど、無理のない改善から始めることが糖尿病対策につながります。
他の病気や感染症、薬との関係
糖尿病は、ほかの病気や感染症をきっかけに悪化することがあります。インフルエンザや肺炎などの感染症で血糖が乱れるケースや、ホルモンに関係する病気が背景にある場合もあります。
「糖尿病だけを見る」のではなく、体全体の状態を確認する視点を持つことが重要です。
飲み物習慣とペットボトル症候群
甘い清涼飲料水やスポーツドリンクを日常的に大量に飲むことで、急激に高血糖になる状態はペットボトル症候群と呼ばれます。これは糖尿病の直接的な原因というより、発症や悪化の引き金になるケースが多いのが特徴です。
普段の飲み物が水やお茶中心かどうかを見直すことは、最も取り組みやすい予防策のひとつです。
健康診断の「数値」が不安…血糖値・HbA1cの見方と診断基準をやさしく整理

健康診断で「血糖値が高め」「HbA1cが基準を超えた」と言われると、急に現実味が出てきて不安になりますよね。HbA1cは小数点の数字が並ぶので、5.6や6.5、7.0といった値を見て「自分はもう糖尿病なの?」「どこからが危険なの?」と混乱しやすいのも自然な反応です。さらに糖尿病の診断基準は、空腹時血糖や随時血糖、75gOGTT、尿糖など複数の検査が関係するため、「結局どれを見ればいいのか」が分かりにくくなりがちです。この章では、検査の種類と数値の意味を整理し、診断や受診の場で“何を確認すべきか”が見えるようにまとめます。数字に振り回されるのではなく、状況を把握して次の一歩につなげるために活用してください。
まずは検査の種類を知る(血液検査・採血・健康診断)
糖尿病の検査と聞くと難しく感じますが、入口はシンプルで、基本は血液検査です。健康診断や人間ドックの採血では、血糖値やHbA1cを測ることが多く、ここで「糖尿病の可能性があるか」「境界型かもしれないか」の目安が見えてきます。献血で数値を指摘されて不安になり、「これで糖尿病が分かるの?」と調べる方もいますが、献血は糖尿病の診断を目的にした検査ではないので、気になる指摘があった場合は改めて医療機関で糖尿病の検査を受けるのが確実です。また、市販の検査キットが気になる方も多いですが、検査キットはあくまで目安で、診断基準に沿った判断をするには医療機関での採血が必要になります。「まずは健康診断の結果を正しく読み、必要なら血液検査で確認する」という順番を押さえるだけでも、不安が整理しやすくなります。
診断基準はどう決まる?ガイドラインと「変更」の考え方
「診断基準の変更で判定が変わるのでは?」と心配される方は少なくありません。日本では日本糖尿病学会のガイドラインに基づいて診断基準が整理されており、運用の説明が見直されることはあっても、ある日突然、基準値が大きく変わって判定が入れ替わるようなものではありません。大事なのは、糖尿病の診断が“数字ひとつで即決”ではない点です。血糖値やHbA1cなど複数の結果、測定した条件(空腹か、食後か)、必要に応じて再検査の結果も合わせて判断されます。「一回の結果だけで確定」と思い込まず、「この数値は何を意味するのか」を理解しておくと、受診時の話もスムーズになります。
血糖値はどれを見る?(空腹時・随時・75gOGTT・尿糖)
糖尿病の検査にはいくつか種類があり、それぞれ見ているものが違います。空腹時血糖は食事の影響を受けにくいため、体の基本状態を見やすい指標です。随時血糖はその時点の血糖値なので、食事や体調の影響を受けやすい一方、「今どのくらい高いか」を把握する参考になります。75gOGTTは、糖を飲んだ後に血糖値がどう変化するかを見る検査で、境界型が疑われるときなどに詳しく調べる目的で行われます。尿糖は血糖値がかなり高い状態で出やすいサインなので、「尿糖が出た=必ず糖尿病」と即断するのではなく、「血糖が高い可能性があるから血液検査で確認しよう」という位置づけで捉えると落ち着いて判断できます。検査が複数あるのはややこしくするためではなく、「違う角度から同じ問題を確かめるため」だと理解すると納得しやすいです。
HbA1c(ヘモグロビンA1c)は何を示す?いくつから注意?
HbA1c(ヘモグロビンA1c)は、ここ最近の“平均的な血糖の状態”を反映する指標で、日々の上下に左右されにくいのが特徴です。そのため「糖尿病の診断基準にHbA1cが入っている理由」もここにあります。一般的にHbA1cが6.5%以上は糖尿病の診断基準の一つとして扱われ、7%前後は治療目標として話題になりやすい数字です。また、8%や9%といった値を見て不安になる方もいますが、大切なのは「今のHbA1cがどの位置にあるか」と同時に、「急に上がったのか、長く高いのか」「血糖値と一致した動きか」を確認することです。HbA1cを“合否の点数”のように見てしまうとつらくなるので、地図のように「現在地を知る数値」と捉えると、次の行動に結びつけやすくなります。
数値の見方:基準値だけでなく「流れ」で判断する
健康診断の数値は、基準値を超えたかどうかだけで判断すると不安が大きくなりがちです。実際には、糖尿病の数値は前回から上がっているのか下がっているのか、生活習慣を変えた影響が出そうか、ほかの項目も含めてどうか、という“流れ”で見るほうが役立ちます。「糖尿病の数値はどれが危ない?」と知りたくなる気持ちは自然ですが、危険ラインを一つに決めるより、「上がり方」「続き方」「組み合わせ」で現実的に判断したほうが、必要な受診や改善につながりやすいです。
LDLや血圧も一緒に見る理由(目標値の考え方)
糖尿病では血糖値だけでなく、LDLコレステロールや血圧も一緒に管理の話題になりやすいです。これは糖尿病が血管に負担をかけやすい病気で、動脈硬化などのリスクを下げるには、血糖だけを見ても不十分なことがあるからです。健康診断の結果を読むときは、HbA1cや血糖値に目が行きがちですが、LDLや血圧の目標値も含めて全体を見ていくと、「何を優先して改善すればいいか」が見えやすくなります。グラフで推移を見られる場合は、数字の上下よりも「方向性」を確認するのがコツです。
血糖値・グルコース・ブドウ糖…呼び方が違っても同じ話
血糖値を調べていると、グルコースやブドウ糖という言葉が出てきて混乱することがありますが、基本的には「血液の中の糖」を指しているという点で同じ話です。呼び方が違うだけで本質は変わらないので、言葉に引っ張られすぎず、「今の数値をどう受け止め、生活をどう整えるか」「必要ならどんな検査を受けるか」に意識を向けるほうが、検査結果を活かしやすくなります。
糖尿病は治る?治らない?「完治・寛解・改善」の現実的なゴールを知りたい

「糖尿病は治るのか」と不安を感じるのは、とても自然なことです。診断を受けた、あるいはその可能性を指摘されたとき、多くの方が「一生付き合う病気なのだろうか」「元の生活に戻れるのだろうか」と考えます。検索結果には「治る」「治らない」「完治」「寛解」「改善」といった言葉が並び、どれを信じればよいのか分からず、不安が強くなることも少なくありません。この章では、こうした言葉の違いを整理しながら、現実的に目指せるゴールを分かりやすくまとめます。大切なのは、極端な情報に振り回されず、今の自分の状態に合った目標を見つけることです。
「糖尿病は治る?」と考えてしまう気持ちについて
糖尿病について調べる人の多くが、まず「治るのかどうか」を知りたいと思います。それは、「この先どうなるのか」を早く知りたいという気持ちの表れでもあります。結論から言うと、糖尿病はタイプや進行度によって考え方が異なります。特に2型糖尿病では、生活習慣の改善や治療によって血糖値が安定し、薬を使わずに過ごせる状態が長く続くこともあります。そのため、日常感覚として「治った」と感じる人がいるのも事実です。ただし、体質としてのなりやすさが完全に消えるわけではないため、医学的には慎重な表現が使われます。「元に戻るかどうか」よりも、「今後どうコントロールできるか」を知ることが、現実的な理解につながります。
治し方を探す前に知っておきたいこと
糖尿病を「治す方法」を探し始めると、極端な食事制限や特定の食品、民間療法の情報に出会うことがあります。しかし、現時点で誰にでも当てはまる「確実に治す方法」があるわけではありません。血糖値、体重、生活リズム、運動量、ストレスなど、複数の要素が重なって状態は作られています。そのため、特別なことを一気にやるよりも、現状を正しく把握し、無理なく続けられる改善を積み重ねるほうが、結果として良い状態に近づきやすくなります。
初期の段階なら何が違うのか
糖尿病の初期であれば、生活の見直しによる効果が出やすいのは確かです。体重を少し落とす、運動習慣を整える、食事のタイミングを意識するだけで、血糖値やHbA1cが改善する人もいます。ただし、「初期だから放っておいても大丈夫」という意味ではありません。むしろ、初期だからこそ行動の意味が大きく、ここでどう向き合うかが、その後の経過を大きく左右します。
食事や薬でどこまで変えられるのか
糖尿病の治療では、食事がすべての土台になります。薬は血糖を安定させるための補助的な手段であり、「薬を使う=治らない」ということではありません。必要な期間だけ薬の力を借りて体を立て直し、その後に減薬や中止につながるケースもあります。食事と薬をうまく組み合わせることで、改善や寛解に至る人も少なくありません。薬に対して過度に悲観的にならず、選択肢の一つとして捉えることが大切です。
体験談やネット情報との付き合い方
知恵袋やブログなどで、「治った」「治らなかった」という体験談を読むと、希望を持ったり、逆に不安になったりします。ただ、そうした情報は背景条件がそれぞれ異なり、同じ結果になるとは限りません。参考にはしても、鵜呑みにしすぎないことが重要です。医療の進歩によって治療の選択肢は確実に増えていますが、最も大切なのは「今の自分に合った現実的な目標」を設定することです。
放置した場合に起こりうること
糖尿病は自覚症状が少ないまま進行することがあるため、放置しやすい病気でもあります。血糖値が高い状態が続くと、合併症のリスクが高まるのは事実です。ただし、裏を返せば、今から管理を始めれば進行を遅らせたり、防いだりできる可能性が高い病気でもあります。不安を煽る情報としてではなく、「行動する理由」として知っておくことが大切です。
合併症や他の症状は元に戻るのか
合併症が「治るのかどうか」は、その種類や進行度によって異なります。初期の神経症状や体調の変化は、血糖コントロールが改善することで軽くなることもあります。一方で、進行した合併症は元に戻すのが難しい場合もあります。そのため、「完全に治るかどうか」よりも、「これ以上進めない」「少しでも楽にする」という視点で考えるほうが現実的です。
克服した人の話をどう受け止めるか
糖尿病を克服した人や有名人の話は、希望を持つきっかけになります。ただし、生活環境や医療体制が一般とは異なる場合も多いため、そのまま真似しようとする必要はありません。「改善や寛解は特別な話ではない」と前向きに受け止めつつ、比べる相手は他人ではなく、過去の自分にすることが、長く続けやすい向き合い方です。
糖尿病の治療って何をするの?通院・入院・薬・注射(インスリン)までの流れを知る

糖尿病の治療というと、「薬を飲む」「注射をする」というイメージが先に立ちがちです。けれど実際は、検査結果や生活状況を見ながら、無理のない方法を段階的に選んでいくのが基本です。通院頻度や治療費がどれくらいかかるのか、教育入院は重症のサインなのか、薬の副作用は怖いのか、市販薬で何とかならないのか――不安が広がるのは当然です。ここでは、糖尿病治療の全体像を「何から始まり、どこで何を選ぶのか」が見える形で整理します。必要以上に怖がらず、医師と相談しながら納得して進められるように、治療の“地図”をつくっていきましょう。
治療の全体像は「段階的」:通院頻度と治療費のイメージ
糖尿病治療は、全員が同じ道をたどるわけではありません。初期であれば、まずは生活改善を軸にして経過を見ながら、必要に応じて薬物療法を追加していくことが多いです。通院頻度も、数値が安定していれば月1回より少ないペースになることもありますし、調整が必要な時期は少しこまめになることもあります。治療費についても、基本は保険診療の範囲で進むため、いきなり極端に高額になるケースは一般的ではありません。「まず今の状態を把握し、必要な分だけ治療する」と考えるだけでも、通院のハードルは下がります。
入院や教育入院は「重症だから」ではなく、理解を整える選択肢
「糖尿病で入院」と聞くと、いきなり重い状態を想像してしまうかもしれません。ですが、教育入院は必ずしも悪化した人だけのものではありません。短期間の入院で検査をまとめて行い、食事・運動・薬の使い方や自己管理を体系的に学ぶ“集中講座”のような位置づけで勧められることもあります。外来だと聞ききれない不安を整理したいとき、生活リズムを立て直したいときに役立つことがある――このイメージを持っておくと、「入院=末期」と結びつけずに済みます。
薬(内服)の選び方:薬一覧やランキングより「自分に合うかどうか」
糖尿病の薬は種類が多く、薬一覧を見ても分かりにくいのが正直なところです。よく「第一選択薬」という言葉を見かけますが、それは万能の正解という意味ではなく、体質や合併症、生活スタイルに合わせて選びやすい“基本の考え方”に近いものです。状況によっては複数の薬を組み合わせる合剤が使われることもありますし、効果や負担を見ながら柔軟に調整されます。ネットの薬ランキングに振り回されるより、「この薬は何を狙って選ばれたのか」を医師に確認できると、薬物療法への納得感がぐっと上がります。
副作用や危険性が不安なとき:市販薬との違いも押さえる
薬の副作用が気になるのは自然な反応です。ただ、処方薬は副作用も含めて医師が管理する前提で使われ、何かあれば調整や変更ができます。一方で、市販薬だけで糖尿病そのものを治療できる薬は基本的にありません。「危険」といった強い言葉に反応して立ち止まるより、どんな副作用が起こりうるのか、起きたときの対処は何か、注意する体調変化は何か――この3点を確認しておくほうが、安心して続ける近道になります。
注射は“最後の手段”ではない:週1回の注射や体重の話題の整理
最近は「週1回の注射」や「体重が減る」といった話題が目につき、糖尿病注射がダイエット目的のように語られることもあります。けれど本来は、血糖コントロールを助けるための治療であり、結果として体重が変化する人がいる、という位置づけです。注射が必要かどうかは、検査結果や合併症リスク、生活の負担まで含めて判断されます。「注射=怖い」でも「注射=痩せる薬」でもなく、負担を減らしながら管理を続けるための選択肢として捉えると、冷静に検討しやすくなります。
インスリン注射と寿命の誤解:むしろ守るための治療
「インスリン注射=寿命が縮むのでは」と不安になる人が多いのは、インスリンが“重症のサイン”だと思われやすいからです。しかしインスリンは、本来体にあるホルモンを補う治療です。必要なタイミングで使うことで血糖を安定させ、合併症のリスクを下げる役割があり、結果として健康寿命を守る方向に働きます。インスリンを始めることは敗北でも終わりでもなく、「今の体に必要なサポートを足す」選択だと理解しておくと、気持ちがかなり楽になります。
薬の名前が気になったとき:メトホルミン、リベルサス、ルセフィ、DPP-4阻害薬、マンジャロ注射
薬の固有名詞としては、メトホルミン、リベルサス、ルセフィ、DPP-4阻害薬、マンジャロ注射などがよく検索されます。どれも働き方や向いている人が違い、「有名だから良い」「評判が良いから合う」とは限りません。大切なのは、名前を覚えることよりも「この薬で何を改善したいのか」を理解することです。そこが分かると、治療の見通しが立ちやすくなり、途中で迷いにくくなります。
血糖管理デバイス:リブレ、パッチ、ペン、ポンプ式は“管理を楽にする道具”
糖尿病の血糖管理では、リブレのようなセンサー、パッチ型の機器、注射ペン、ポンプ式のデバイスなどが話題になります。これらは「必須のもの」ではなく、必要性や生活スタイルに応じて選ばれる“道具”です。うまく合うと、指先採血の負担を減らしたり、血糖の動きを把握しやすくしたりして、治療のストレスを下げてくれることがあります。道具を使うかどうかも含めて、続けやすさを優先して考えるのが現実的です。
造影剤や検査の不安:造影CT・PET検査は「糖尿病がある」と伝えるだけで変わる
造影CTやPET検査のような医療行為では、「糖尿病だと危ないのでは」と心配になることがあります。実際は、腎機能や血糖の状態を事前に確認しながら安全に進めるのが一般的です。大切なのは、検査を受ける側が無理に判断しようとしないことです。予約や問診の段階で「糖尿病がある/血糖が高めと言われている」と伝えるだけでも、必要な確認や配慮につながりやすくなります。
ペースメーカーなど他の病気がある場合:糖尿病は“全身管理”の視点で
ペースメーカーを利用されている方などに他の病気があると治療が複雑になるのでは、という不安が背景にあることが多いです。糖尿病そのものがペースメーカーの直接原因になるわけではありませんが、血管や心臓の管理が重要になる病気であることは確かです。だからこそ、糖尿病は「血糖だけ」ではなく全身管理の一部として捉え、主治医どうしの情報共有を意識すると安心につながります。
SSIやPPGなど専門用語は「覚える」より「意味だけ知る」
SSIやPPGは、主に医療者が治療方針を考えるときに使う用語です。SSIは入院時などの血糖管理方法として登場し、PPGは食後血糖を指します。一般の方が無理に暗記する必要はありませんが、「治療は専門的な基準で管理されている」と分かるだけでも、安心材料になります。
食事がいちばん不安…「食べていいもの・いけないもの」と食事療法のコツ
糖尿病でいちばん悩みが集まりやすいのが食事です。「食べてはいけないものが多いのでは」「外食は無理?」「甘いものは一生だめ?」と不安になるのは自然なこと。けれど、糖尿病の食事療法は“我慢の積み重ね”ではなく、続けられる形に整えていく工夫のほうが大切です。主食(ご飯・パン・麺)との付き合い方、糖質の考え方、献立やレシピの選び方、間食や飲み物、調味料や甘味料の使い方――ポイントを押さえるだけで、日常はぐっと楽になります。ここでは「食べていいもの/いけないもの」で迷いやすい場面を中心に、コンビニやローソン、0カロリー飲料といった実生活の選択まで、判断しやすい形で整理します。
食事療法の基本:食事制限ではなく「整え方」を知る
「糖尿病 食事」「糖尿病 食事療法」「糖尿病 食事制限」で検索すると、制限ばかりで大変そうに見えてしまうかもしれません。実際の食事療法は、食べ物を減らすことが目的ではなく、血糖が上がりにくい食べ方や量、組み合わせを覚えていく取り組みです。糖尿病の食事メニューやメニュー作りで大事なのは、主食・主菜・副菜のバランスを崩さないこと。極端な糖質カットを続けるより、「続けられる調整」を積み重ねたほうが長続きします。
献立・レシピ・料理は「頑張りすぎない」が正解
糖尿病の食事レシピは、特別な料理である必要はありません。焼く・蒸す・煮るといった基本調理を軸に、野菜やきのこを増やし、味付けを少し控えめにするだけでも十分です。糖尿病のおかずレシピも、「糖質をゼロにする」より、主食と合わせたときに食べ過ぎない形を作れるかどうかを目安にすると、現実的に続きます。
糖質制限とロカボ:数字より「上げにくい習慣」を作る
糖尿病の糖質や糖質制限は、やり方によっては負担が大きくなります。そこで現実的な選択肢として広まっているのがロカボです。これは「極端に減らさない代わりに、摂りすぎない」考え方で、糖尿病の1日の糖質をきっちり計算できない人でも取り入れやすいのが特徴です。まずは、主食を少し減らして副菜を増やす、間食の頻度を見直す、夜遅い炭水化物を控える――この程度でも、血糖の波は変わりやすくなります。
ご飯・米は“悪者”ではない:量と工夫で続けられる
糖尿病のご飯やごはんの悩みで多いのが「ご飯の量はどれくらい?」「ご飯食べないほうがいい?」という不安です。結論から言うと、ご飯を完全に抜く必要はありません。茶碗を少し小さくして量を調整する、よく噛む、食べる順番を工夫するだけでも違いが出ます。さらに、麦ごはんやもち麦、雑穀米・五穀米を混ぜると食物繊維が増え、血糖の上がり方が緩やかになることがあります。麦飯の割合は、最初は少なめから始めて“続く形”を探すのがコツです。
パンは「選び方」で味方になる:コンビニでも工夫できる
糖尿病でもパンを食べられるパンはあります。ポイントは、菓子パンより食事系、そして白いパンより全粒粉パンやライ麦パンなど、素材を意識することです。ベーグルは量が多くなりやすいので、食べるときはたんぱく質や野菜を一緒に。パンに塗るものも、甘いジャムを当たり前にしないだけで変わります。コンビニでパンを選ぶ場合も、サラダやゆで卵などを足して“単品食べ”を避けると、血糖の急上昇を抑えやすくなります。ベースブレッドのような選択肢が合う人もいますが、結局は「続けられるか」が一番大切です。
麺・外食は“ゼロか100か”にしない:選び方のコツ
うどん、そば、ラーメン、パスタ、ピザ、カレー、グラタンなど、糖尿病の外食メニューは不安になりやすいところです。でも「絶対NG」と決めるほど、続けるのが苦しくなります。迷ったら、そばを選ぶ、単品で終わらせず副菜を足す、ラーメンはスープを残す、パスタは大盛りを避ける――まずはこの程度の工夫で十分です。ペペロンチーノのようにシンプルなメニューでも量が増えると負担になるので、「どれを食べるか」より「どう食べるか」に視点を移すと、外食が怖くなくなります。
寿司・刺身・焼肉:好きなものを“現実的に”楽しむ
糖尿病で寿司を食べるときは、シャリの量が血糖に影響しやすいので「寿司は何貫まで?」と気になる人が多いです。ここは貫数を控えめにし、刺身を組み合わせるのが現実的。巻物や甘いタレのネタを増やしすぎないのもポイントです。焼肉は、タレや脂身が重なりやすいので、野菜やキムチを先に食べ、赤身中心にすると整えやすくなります。「外食=失敗」ではなく、選び方を覚えることが食事療法のコツです。
肉・魚・卵・大豆は心強い:ただ“セット”に注意
糖尿病の食事では、肉・魚・卵・大豆(豆腐・納豆・枝豆)は満足感を作りやすい存在です。ゆで卵は「何個まで?」と悩みやすいですが、食べ方全体のバランスの中で調整できれば、過度に怖がる必要はありません。一方で、牛丼はご飯が増えやすく、餃子は皮とタレが重なりやすいなど、“セットで糖質が増える形”には注意が必要です。魚卵や魚肉ソーセージも、量や味付けで塩分が増えることがあるので、頻度を決めて付き合うと安心です。
野菜・きのこ・根菜:野菜なら何でもOKではない
糖尿病の野菜は味方ですが、「野菜=無制限に良い」ではありません。ブロッコリーやえのき、しめじなどのきのこ類は取り入れやすい一方、レンコンなどの根菜は糖質も含むため“量を決めて”食べるのがコツです。野菜を先に食べる、味噌汁にきのこを足す――このくらいの小さな工夫でも、食後血糖の上昇を抑える助けになります。
間食・甘いもの:禁止より「頻度と量」を決める
糖尿病のおやつやお菓子、甘いものの悩みはとても多いです。飴、ラムネ、グミ、アイス、ケーキ、プリン、スイーツ、和菓子(わらび餅)、せんべい、ポテトチップス、ポップコーン――名前を挙げるほど不安が増えますが、現実的に大切なのは“頻度と量”です。どうしても食べたい日は、食後に少量にする、食べる日を決める、間食を「だらだら食べ」にしない。これだけでコントロールしやすくなります。
0カロリー飲料は便利だが「基本」は水・お茶に戻す
0カロリー、ゼロカロリーの飲料は、0カロリーコーラやペプシゼロなど選択肢が多く、糖尿病でも安心と思いがちです。ただ、甘味に慣れると食欲が動きやすい人もいるため、常用しすぎないのがコツです。ゼロカロリー飲料は“どうしても飲みたいときの選択肢”にして、基本は水やお茶に戻すほうが、食事療法は楽になります。
飲み物は「食事の一部」:豆乳・トマトジュースも量で考える
糖尿病の飲み物で迷うのは、水分補給のつもりでも糖質が増えることがあるからです。麦茶やルイボスティーなど無糖のお茶は基本として安心。豆乳やトマトジュースは、無調整・無塩を選び、量を決めて飲むと取り入れやすいです。牛乳禁止と決めつける必要はありませんが、飲み過ぎると糖質が増えるので、ヨーグルト(飲むタイプを含む)も“量を決める”発想で考えると迷いにくくなります。
果物はタイミングと量:干し芋・ドライフルーツは要注意
フルーツ(ぶどう、バナナ、パイナップル、みかん、りんご、柿など)は体に良さそうに見えますが、糖尿病では果物の取り方がポイントになります。食後に少量、1日1種類程度を目安にすると、取り入れやすくなります。干し芋、干し柿、干しぶどう、ドライフルーツは糖質が凝縮されるため、少量でも“食べた感覚より糖質が多い”ことがある点だけ注意しておきましょう。
調味料・油・砂糖の代わり:ゼロにせず「減らして整える」
味噌汁、みりん、マヨネーズ、ドレッシング、ごま油などは、糖尿病だと全部ダメに思えるかもしれません。ですが、調味料は“排除”ではなく“量の調整”が現実的です。砂糖の量を減らす、甘味が必要な場面ではラカントやパルスイートのような甘味料を使い分ける、オリゴ糖は「健康に良いから多め」としない――この考え方が安全です。蜂蜜との関係が気になる場合も、「天然だから安心」とは限らないので、基本は量と頻度で判断するとブレません。
食べ方の工夫:分食は合う人もいる、断食は自己流にしない
分食は、食後血糖の急上昇を抑えやすい人がいます。一方で、断食や極端な方法(4食、4毒抜きなど)は、体調や治療内容によって合わないこともあります。食べ方の工夫は「続くかどうか」と「体調が悪くならないか」を基準にし、自己流で無理をしないことが大切です。
外食・ランチ・弁当:コンビニでも“組み合わせ”で変わる
糖尿病の外食やランチ、弁当は、結局「単品で終わらせない」だけで選びやすくなります。定食スタイルを選ぶ、主食を少なめにする、野菜やたんぱく質を足す。コンビニでも同じで、パンやおにぎりだけにせず、サラダやゆで卵、豆腐などを組み合わせると整えやすいです。冷凍弁当も、量や内容が決まっている分、忙しい人にとっては“続けやすさ”の助けになることがあります。
数字の献立は目安:1400kcalや80kcalに縛られすぎない
「1400キロカロリー献立」や「80キロカロリー」といった数字は、きっかけとしては役立ちます。ただ、数字だけを追うと疲れてしまう人も多いので、まずはバランスと継続を優先し、体格や活動量に合わせて調整するほうが長続きします。食事療法のゴールは“完璧”ではなく、“続けられる形”を作ることです。
糖尿病の予防は今日からできる!運動・食べ物・飲み物・サプリの「無理ない始め方」

糖尿病の「予防」を気にする方も多く、今はまだ診断されていないものの、健康診断で境界型と言われた、家族に糖尿病がいる、食生活や運動不足が気になる――そんな背景がきっかけになりやすいテーマです。予防の基本は難しいことではなく、続けられる小さな行動を積み重ねること。食事を整える、飲み物を見直す、歩く時間を増やすなど、できることから始めるほど効果的です。一方で、糖尿病の運動療法には「禁忌」を気にする声もあり、持病がある方は自己流で頑張りすぎない配慮も必要になります。ここでは糖尿病が気になる方が、今日から取り入れやすい順に、食事・飲み物・運動・サプリまでを整理します。
予防の基本:まずは「簡単にできること」を一つ決める
糖尿病の予防には、正解を一気に知りたくなるものです。でも、予防は特別な健康法を始めるほど効果が上がるわけではありません。食べ過ぎない日を増やす、動かない日を減らす、甘い飲み物を控える――この程度の小さな積み重ねが、いちばん再現性の高い糖尿病対策になります。糖尿病防止というと完璧を求めがちですが、「できる日を増やす」くらいの感覚で始めるほうが長続きします。
予防の食事:食べ物を“選び直す”より、メニューを“整える”
糖尿病予防の食事や食べ物を調べると、何を食べたらいいのかが気になってきます。予防の段階で、極端な食事制限をする必要はありません。主食の量を少し意識し、野菜やたんぱく質を増やし、間食や夜食を減らす――この「整え方」で十分です。いわゆる糖尿病食を新しく作るというより、普段のメニューを“少しだけ”変えることが、無理なく続く予防につながります。
予防の飲み物:まずは「水を飲む」習慣を作る
飲み物の見直しは、予防の中でも取り組みやすいポイントです。甘いジュースや加糖コーヒーを減らして、水やお茶を選ぶだけで、血糖の急上昇を起こしにくくなります。「水を飲む習慣」を作ることは、甘い飲み物の置き換えになるだけでなく、間食を減らすきっかけにもなりやすいので、最初の一歩として相性が良い方法です。
予防の運動:ウォーキング中心でOK、筋トレは“少しだけ”で十分
糖尿病の予防目的なら、激しい運動は必要ありません。ウォーキングの時間を増やす、階段を使う、家で軽く体を動かす――この日常レベルの活動がベースになります。ルームランナーのような機械が合う人もいますが、続かない運動を選ぶより、続く動きを生活に組み込むことが糖尿病予防では最優先です。筋トレも、いきなり追い込むより「少しだけ、週に数回」を目標にすると続きます。
運動の禁忌が気になる人へ:予防段階は「無理をしない」が基本
糖尿病の運動療法で「禁忌」が気になる方は、心臓や関節などの持病、体調への不安が背景にあることが多いです。確かに、重い合併症や強い痛みがある場合は自己流の激しい運動を避ける必要があります。ただ、予防段階での軽いウォーキングや日常動作の改善まで、いきなり禁止になるケースは多くありません。息切れや痛みが出たらやめる、体調が悪い日は休む――この基本を守るだけでも安全性は上がります。「頑張る」より「無理しない」を優先するのが現実的です。
サウナは“予防の主役”ではない:楽しむなら水分と体調を最優先
サウナ自体が糖尿病予防の直接的な方法になるわけではありませんが、リラックスや習慣化のきっかけとして楽しむ分には否定する必要はありません。注意したいのは脱水と血圧の変動です。サウナ後の水分補給を徹底し、「サウナに行ったから運動しなくていい」と置き換えないことが、無理のない付き合い方になります。
サプリは“補助”として考える:飲んではいけないサプリメントに不安があるとき
サプリはあくまで補助で、飲むだけで糖尿病を防げるものではありません。成分によっては、持病の治療薬との相互作用や過剰摂取のリスクもあるため、「まずは食事と生活習慣が基本」という前提を崩さないことが大切です。気になる場合は、医師や薬剤師に相談しながら選ぶほうが安心です。
予防とお菓子:ゼロにしない。量と頻度を決める
糖尿病予防のお菓子で大切なのは、完全にやめることよりも、習慣化を防ぐことです。毎日のお菓子が当たり前になっているなら、回数を減らす、食後に少量にする、だらだら食べをやめる――この調整だけでも十分に意味があります。我慢しすぎると反動が出やすいので、長く続ける前提で“現実的に減らす”ほうが予防としては成功しやすくなります。
指導・専門職のサポート:予防段階でも「一人で抱えない」
糖尿病の栄養指導や、糖尿病療養指導士、看護といったサポートは、診断された人だけのものと思われがちです。ですが、境界型の段階でも相談できるケースがあります。「一人で頑張る」ほど情報に振り回されやすいテーマだからこそ、必要に応じて専門職を頼る選択肢を知っておくと、予防はより現実的で続けやすくなります。
糖尿病の合併症が怖い…いつ・どんな順番で出る?目・腎臓・神経・足のトラブルを整理
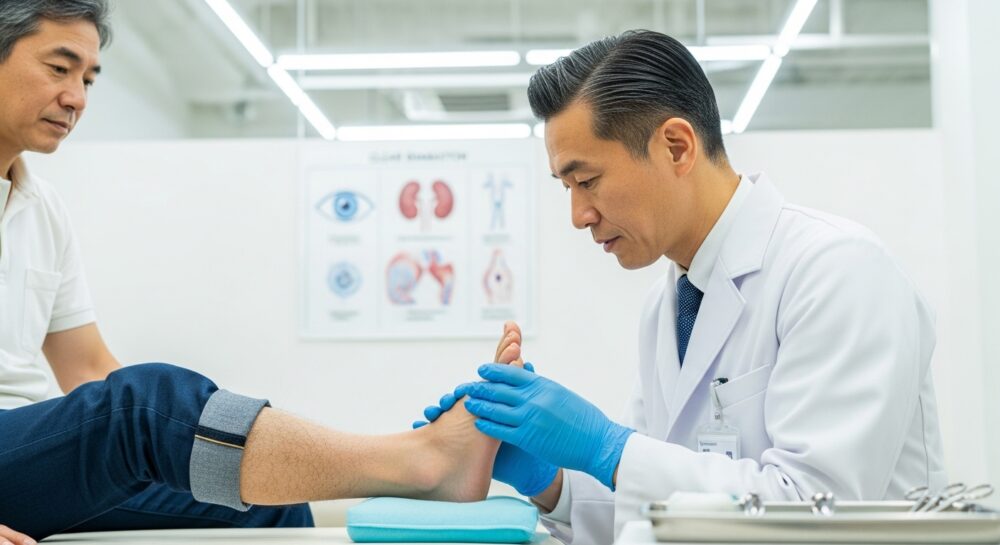
糖尿病について調べていると、「合併症」という言葉が急に現実味を帯びてきて、強い不安を感じる方は少なくありません。
目が見えなくなるのでは、腎臓が悪くなるのでは、足のトラブルが起きるのでは──そうした断片的な情報を目にするほど、「自分はいつ、何から起こるのか」「もう避けられないのではないか」と考えてしまいがちです。
けれど、合併症は突然すべてが起こるものでも、必ず同じ順番で進むものでもありません。多くの場合は、気づきにくい変化が少しずつ積み重なり、検査や日常のサインとして“前触れ”が現れます。
だからこそ重要なのは、「怖い未来を想像し続けること」ではなく、「どこを、どうやって確認していけばいいのか」を知ることです。
この章では、腎臓・目・神経・足、そして脳や心臓といった代表的な部位ごとに、なぜ注意が必要なのか、何をチェックしておけばいいのかを整理します。
不安をあおるためではなく、「今できる確認」に目を向けるための地図として、順に読み進めてみてください。
腎臓:症状が出る前に確認できる場所
腎臓の合併症は、不安が強くなりやすい一方で、初期にはほとんど自覚症状がありません。
だからこそ、定期的な尿検査や血液検査で数値を確認することが重要になります。血糖だけでなく、血圧の管理も関係してくるため、「検査で変化を早く知る」ことが、将来を守る一番現実的な方法です。
目:見え方が変わってからでは遅いこともある
目の合併症は、視力に直結するため特に怖く感じやすい分野です。
ただ、初期には自分では気づきにくいことも多く、症状がないからといって安心できるわけではありません。定期的に眼科でチェックを受けることで、見え方に影響が出る前に対応できる可能性が高まります。
神経や血管:小さな違和感を見逃さない
手足のしびれや冷え、感覚の鈍さといった変化は、「疲れのせい」「年齢のせい」と流してしまいがちです。
こうした小さなサインほど、日々の血糖管理や生活習慣の見直しと合わせて意識することで、進行を抑えやすくなります。
足のトラブル:怖い未来を“今日の習慣”に置き換える
足に関する重い言葉を目にすると、強い不安を感じるかもしれません。
しかし、多くの場合は突然起こるものではなく、傷に気づきにくくなることや血流の問題、感染が重なって進んでいきます。毎日の足の確認や、違和感があったときに早めに相談することが、現実的な対策になります。
脳や心臓:血糖だけを見ない
脳や心臓に関わる合併症は、糖尿病だけでなく、血圧や脂質、喫煙などが重なることでリスクが高まります。
そのため、血糖値だけで安心・不安を判断せず、健診結果全体を見ていく視点が重要です。
認知症への不安は「行動に変えられるリスク」として捉える
将来への不安として、物忘れや認知症を気にする人も増えています。
糖尿病があるから必ずそうなる、という話ではありません。血管への負担を減らす管理を続けることが、将来の安心につながる可能性がある、という理解で十分です。
合併症は「元に戻るか」より「守れるか」で考える
初期の段階であれば改善が期待できることもありますが、進んでから完全に元に戻すのは簡単ではありません。
だからこそ、「これ以上進めない」「早く見つけて対処する」という視点を持つことが、合併症と向き合ううえで一番現実的です。
年代・性別で不安が変わる…10代〜90歳までの糖尿病(若い人・高齢者・女性/男性)

糖尿病は中高年の病気という印象を持たれがちですが、実際には10代や20代など若い年代でも不安を感じて調べる人は少なくありません。年齢によって「気になるポイント」や「怖さの種類」は大きく異なり、同じ糖尿病でも受け止め方は人それぞれです。また、性別やライフステージによっても悩みの焦点は変わります。このパートでは、年代や性別ごとに不安が生まれやすい背景を整理し、「自分はどこを確認すればよいのか」が見えるように考え方をまとめます。
年代によって不安の向きが変わる
若い年代では、「この年齢で糖尿病になるのか」「将来はどうなるのか」といった先の見えなさへの不安が強くなりやすく、体験談や知恵袋のような個人の話を探して安心しようとする傾向があります。30代になると、仕事や家庭と治療を両立できるかという現実的な悩みが増え、40代・50代では健康診断の数値をきっかけに「同年代と比べてどうなのか」「治療が必要なのか」が気になりやすくなります。さらに60代以降では、治療そのものよりも通院の負担や合併症、生活の質をどう保つかといった視点に関心が移っていくことが多く、年齢によって糖尿病の“怖さの中身”は少しずつ変わっていきます。
若い人・高齢者で考え方を変える必要がある理由
若い人が糖尿病と向き合うときは、「治るか治らないか」という二択で考えてしまいがちですが、まずはタイプや現在の数値を正しく知り、生活改善でどこまでコントロールできるかを見ることが現実的です。一方で高齢者の場合、若い人と同じ目標をそのまま当てはめると、食事制限や運動が負担になりすぎることもあります。低血糖や体力低下を避けながら、無理なく続けられる管理を優先するなど、年齢に合った目標設定が重要になります。「同じ糖尿病でも、同じやり方が正解とは限らない」という前提を持つことが安心につながります。
女性と男性で不安が生まれやすい場面
性別による違いを意識する人も多いですが、大切なのは男女比よりも生活の変化です。女性の場合は体重変動やホルモンバランス、妊娠や出産、更年期など、体調が変わりやすいタイミングで血糖の変化に気づくことがあります。男性では、自覚症状がないまま健康診断で数値を指摘され、突然現実味を帯びるケースも少なくありません。性別で一括りにするよりも、「いつ、どんな変化があったか」を基準に考えるほうが、過度な不安を抱えずに次の行動を選びやすくなります。
子ども・思春期の場合の注意点
子どもや高校生の糖尿病では、大人とは原因や治療の考え方が異なる場合があります。急な体重減少や強い喉の渇き、だるさなどが続くときは、自己判断で様子を見るのではなく、早めに医療機関で確認することが重要です。適切な治療と周囲のサポートがあれば、学校生活や日常生活を続けることは十分可能であり、「将来が閉ざされる」というイメージを持つ必要はありません。
境界型・予備軍は「今なら変えられる時期」
まだ診断はついていないものの、数値が高めと言われた段階では、「放っておいていいのか」「もう病気なのか」と迷いが生じやすくなります。この時期は、年齢や性別に関係なく、生活習慣を整えることで数値が改善する可能性が高いタイミングです。怖がって極端な対策に走るよりも、食事や運動の中で続けられることを一つずつ見直すほうが、結果的に将来の不安を減らすことにつながります。
「何科に行けばいい?」福山市で糖尿病の相談先を決めるための受診ガイド

糖尿病について調べていると、「今すぐ病院に行くべきなのか」「どこに相談すればいいのか」が分からなくなり、受診を先延ばしにしてしまう方は少なくありません。症状がはっきりしない段階ほど判断が難しく、「もう少し様子を見よう」と迷いがちです。このパートでは、初めて相談するときの考え方や、診療科の選び方、受診のタイミングを整理します。福山市で生活する中で、無理なく通える相談先を見つけるための目安としてご覧ください。
最初の相談先は「身近で通いやすい医療機関」
糖尿病かもしれないと感じたとき、「専門医のいる大きな病院に行くべきか」「近所のクリニックでいいのか」と悩む方は多いですが、最初の一歩としては身近な内科や糖尿病を扱っているクリニックで十分なケースがほとんどです。通いやすい場所で相談し、必要があれば専門医や総合病院に紹介してもらう流れが一般的です。福山市のように生活圏が限られている地域では、無理なく通い続けられることが治療や経過観察のしやすさにつながるため、「今の不安をきちんと聞いてもらえるか」という視点で選ぶことが大切です。
何科に行く?受診のタイミングはいつ?
糖尿病が疑われる場合、最初の窓口は内科で問題ありません。健康診断で血糖値やHbA1cを指摘されたときはもちろん、「最近やたら喉が渇く」「トイレが近い」「だるさが続いている」といった軽い変化でも、受診してよいタイミングです。糖尿病は重症になってから行く場所ではなく、状況を整理するために相談する病気です。受診することで「今は経過を見れば大丈夫」「ここだけ気をつけよう」と分かるだけでも、日常の不安は大きく軽くなります。
診断までの流れと、受診前にできる準備
医療機関では、まずこれまでの健康診断結果や体調の変化を確認し、必要に応じて血液検査などを行います。健康診断の結果が手元にあれば、持参すると話がスムーズに進みやすくなります。受診したからといって、その場で治療が始まるとは限らず、まずは数値の確認と現状の説明が中心になります。診断は一度の検査だけで決まらないこともあるため、「判断材料をそろえる過程」と考え、分からないことや不安な点は遠慮せずに質問する姿勢が大切です。
日常の「糖尿病のあるある疑問」:お菓子・外食・ギフト・アプリ・保険までまとめて解決

糖尿病について調べていると、医学的な説明よりも先に、日常の細かな場面で迷いが生まれることがあります。コンビニで何を選べばいいのか、家族や職場でのおやつはどう断ればいいのか、誰かに贈り物をするときに気を遣わせないか。さらに、アプリで管理したほうがいいのか、保険やお金の話はどう考えればいいのかなど、生活と直結する悩みは尽きません。この章では、そうした「毎日の中でふと立ち止まる疑問」を一つずつ整理し、考え方の軸を持てるようにします。正解を決めるのではなく、迷ったときに立ち返れる視点を持つことが目的です。
食事管理は「完璧」より「続く仕組み」を選ぶ
毎日の食事をすべて頭で管理しようとすると、どうしても疲れてしまいます。最近は献立や食事内容を記録できるアプリも増えていますが、細かく入力しすぎるとかえって続かなくなることもあります。写真を撮るだけ、簡単なメモを残すだけといった方法でも、食べる傾向を振り返るには十分です。大切なのは、数値を完璧に管理することよりも、「気づける仕組み」を生活の中に置くことだと考えると、アプリは心強い補助役になります。
コンビニや市販のおやつとの付き合い方
仕事の合間や外出先で、どうしても何か口にしたくなる場面は誰にでもあります。コンビニには甘いお菓子だけでなく、量が調整しやすいものや、比較的血糖の影響を受けにくい選択肢も増えています。「何も食べてはいけない」と考えるより、「量を決める」「毎日にならないようにする」といったルールを持つことで、現実的に付き合うことができます。選べるものがあると分かるだけでも、日常のストレスはかなり減ります。
糖尿病の方へのギフトや手土産で悩んだとき
贈り物を選ぶ側のほうが、かえって気を遣って悩んでしまうことも少なくありません。健康に配慮したつもりが、相手に「制限されている」と意識させてしまうのではないかと迷うこともあります。そういうときは、食べ物にこだわらず、お茶やコーヒー、日用品など、生活の中で自然に使えるものを選ぶのも一つの考え方です。「気遣いが伝わるかどうか」を基準にすると、過度に悩まずに済みます。
ネット情報に疲れたときの紙の情報
インターネットで調べ続けるうちに、情報が多すぎて混乱してしまうことがあります。そうしたときは、医療機関や自治体が作成したパンフレットや、生活に近い内容の本を手に取ることで、頭の中を整理しやすくなります。新しさよりも「自分の暮らしに合っているか」を基準に選ぶことで、情報に振り回されにくくなります。
有名人やメディアの話題との距離感
テレビやネットで紹介される体験談は、自分と重ねてしまいがちですが、医療環境や生活条件が大きく異なるケースも多くあります。極端に怖がったり、逆に希望を持ちすぎたりせず、「管理の大切さを知る一例」として受け止めるくらいの距離感がちょうどよい場合もあります。比べる相手は他人ではなく、昨日の自分で十分です。
「自己管理の病気」という誤解に悩んだら
糖尿病は自己管理ができていない人の病気だ、といった誤解に傷つく方も少なくありません。実際には体質や年齢、環境など、さまざまな要因が重なって起こる病気です。そのことを知るだけでも、気持ちが少し楽になることがあります。必要以上に自分を責めず、正しい知識を持つことが、日常のストレスを減らす助けになります。
保険やお金の話で不安になったとき
治療が必要になると、保険や医療費のことが気になり始めますが、糖尿病があっても利用できる制度や選択肢はあります。分からないまま不安を膨らませるより、「使える仕組みがあるかもしれない」と知っておくだけでも安心感は変わります。必要になったときに相談できる先を把握しておくことが大切です。
分からない言葉に出会ったときの向き合い方
調べている途中で、専門用語や別分野の言葉が混ざって出てくると、すべて理解しなければいけない気持ちになりがちです。しかし、今の自分に直接関係する情報は限られています。「これは今の自分に必要か」という視点で取捨選択し、気になる点だけを医師や医療スタッフに確認する姿勢で十分です。
サプリや表示マークとの付き合い方
成分やサプリメント、支援マークなどが気になることもありますが、これらは治療の代わりになるものではなく、生活を補助する存在です。過度な期待を持たず、「使えるものを正しく使う」という感覚で整理すると、日常はずっと楽になります。
「これって関係ある?」糖尿病で合併・併発しやすい症状や病気、生活の注意点

糖尿病について調べていると、思いもよらない症状や病名が一緒に表示され、「これも糖尿病の影響なのだろうか」と不安になることがあります。体のあちこちで起きる変化をすべて結びつけて考えてしまうと、必要以上に怖くなってしまいがちです。実際には、糖尿病と関係が深いものもあれば、直接の因果関係がはっきりしないものもあります。この章では、「どこまで気にするべきか」「どんなときに相談すればよいか」という判断軸を持つために、よく迷いやすい症状や病気を整理します。
「糖尿病があるから起きたのでは?」と感じやすい不調
体の痛みや動かしにくさ、関節や指の違和感などが出てくると、「糖尿病が原因で次々に病気になるのでは」と感じてしまうことがあります。ただ、糖尿病そのものがすべての不調を直接引き起こすわけではありません。血糖の状態や体重、年齢、生活習慣といった要素が重なった結果として、起こりやすくなる傾向が指摘されているものがある、という位置づけです。大切なのは「関係があるかもしれない」という情報を、体の変化に気づくための目安として使い、早めに相談するきっかけにすることです。
歯や口のトラブルが気になったとき
歯ぐきの腫れや口内炎、治りにくさを感じると、歯科治療や抜歯をしてよいのか不安になる方は少なくありません。多くの場合、血糖コントロールが極端に乱れていなければ、通常の歯科治療は問題なく行えます。大切なのは、歯科医に糖尿病があることをきちんと伝えることです。歯周病が進みやすい、口の中のトラブルが長引きやすいといった傾向はありますが、定期的なケアと情報共有があれば、必要以上に怖がる必要はありません。
皮膚・感染・泌尿器のトラブルとの向き合い方
傷が治りにくい、皮膚トラブルを繰り返す、感染症が長引くといったことがあると、「糖尿病のせいでは」と考えやすくなります。高血糖の状態が続くと感染に弱くなる傾向はありますが、すべての症状が糖尿病由来とは限りません。重要なのは、「いつもより治りが悪い」「何度も繰り返す」「悪化している」といった変化が見られたときに、早めに医師へ相談することです。早期対応で通常通り改善するケースも多くあります。
物忘れや認知に関する不安
物忘れが増えたと感じると、将来への不安が一気に強くなることがあります。糖尿病があるから必ず認知症になる、という考え方は誤解を含んでいます。血管への影響や血糖変動が長期的なリスク要因の一つとして指摘されることはありますが、適切な血糖管理や生活習慣の見直しによって、リスクを下げられる可能性があると考えられています。極端な表現に引きずられず、現実的な対策に目を向けることが大切です。
薄毛・抜け毛が気になったとき
抜け毛や薄毛に気づくと、すぐに糖尿病との関係を疑ってしまう方も多いですが、髪の変化は血流、栄養状態、ホルモンバランス、ストレスなど、複数の要因が重なって起こることがほとんどです。血糖コントロールが不安定な場合に影響する可能性はありますが、直接の原因とは限りません。「急に増えた」「他の体調変化もある」と感じた場合に相談する、という距離感で捉えると現実的です。
免疫や感染症への不安
糖尿病があると感染症にかかりやすい、重くなるのではないかと心配になることがあります。確かに血糖が高い状態が続くと免疫の働きが弱まりやすいと言われていますが、予防接種や日常的な体調管理によってリスクを下げることは可能です。過度に恐れるより、「予防できることをする」「症状が出たら早めに受診する」という行動を取ることが、安心して生活するための現実的な対策になります。
「薬やサプリ、風邪薬」…飲み合わせ・市販薬・危険性が気になる人へ

糖尿病の治療中、あるいは血糖値が高めと言われた状態で生活していると、「この薬は飲んでいいのだろうか」と立ち止まる場面が増えます。とくに風邪をひいたときや頭痛、発熱があるときは、普段なら何も考えずに使っていた市販薬に対して急に不安を感じることもあるでしょう。ネット上には「危険」「NG」といった強い言葉が並びやすく、必要以上に怖くなってしまうことも少なくありません。この章では、薬やサプリとどう向き合えばよいのか、迷ったときの考え方を整理します。
市販薬や風邪薬を使っても大丈夫なのか
風邪薬や痛み止めについては、「糖尿病があるから使えないのでは」と心配になる方が多いですが、実際には多くの市販薬が使えるケースもあります。ただし、すべてが無条件に安全というわけではなく、糖分を含むシロップ剤や、体の状態によっては注意が必要な成分が含まれていることもあります。大切なのは「絶対にダメ」「全部大丈夫」と極端に考えないことです。短期間の使用か、継続的な使用か、今どんな治療を受けているかによって判断は変わるため、迷ったときは薬剤師や医師に確認するだけで、不安はかなり軽くなります。
「飲んだせいで悪化しない?」という不安の正体
薬について調べると、副作用や危険性が強調された情報に出会い、「知らずに飲んで悪化したらどうしよう」と不安になることがあります。薬には効果と副作用の両方があり、問題になるのは多くの場合、量や使い方が合っていないときや、体調や腎臓の状態などが重なったときです。「怖いから何も使わない」という選択よりも、「どんな点に注意すればよいのか」を知っておくほうが、結果的に安全につながります。違和感が出たら早めに相談する、という基本を押さえておけば、過度に構える必要はありません。
サプリは飲んでもいいのか、やめたほうがいいのか
サプリについては、「健康に良さそうだから試したい」という気持ちと、「逆に悪影響が出るのでは」という不安が入り混じりやすい分野です。糖尿病だから一律に禁止されるサプリが決まっているわけではありませんが、血糖に影響する成分や、処方薬と相互作用する可能性があるものも存在します。サプリはあくまで補助的なもので、治療の代わりになるものではありません。「飲む前に今の薬との相性を確認する」「効果を過信しない」という姿勢を持つことで、情報に振り回されにくくなります。
痛み止めや特定の薬名が気になったとき
頭痛や腰痛などで使われる痛み止めは、短期間であれば使えることが多い一方、腎臓の状態や併用薬によって注意が必要な場合もあります。また、精神科の薬や話題になりやすい成分についても、「名前だけで怖がる」より、「今の自分の状態で使って問題がないか」を確認することが大切です。同じ薬でも、人によって注意点が異なるため、不安なときは遠慮なく医療者に相談することが安心につながります。
「これはNG?」と迷ったときの考え方
薬やサプリだけでなく、食べ物についても「これは絶対にダメなのでは」と考えてしまいがちですが、糖尿病だから一生口にしてはいけないものが厳密に決まっているわけではありません。問題になりやすいのは、特定のものを大量に、あるいは頻繁に摂り続けることです。「これはNGかどうか」と単純に判断するより、全体のバランスやその後の血糖の変化を基準に考えることで、薬や食事に対する不安は整理しやすくなります。
ここまで読んでも不安なら…糖尿病のセルフチェックの次にやること(相談・検査・治療の一歩)

ここまで読み進めて、「少し分かったけれど、やっぱり不安が残る」と感じている方もいるかもしれません。糖尿病の情報は多く、真面目に調べるほど心配が増えてしまうこともあります。そんなときに大切なのは、これ以上情報を集め続けることではなく、「自分の今の状態を一度整理する」ことです。症状が気になる、健康診断で数値を指摘された、家族に糖尿病の人がいるなど、不安のきっかけは人それぞれですが、次の一歩を考える視点は共通しています。
セルフチェックは「判断の代わり」ではなく「気づきの整理」
ネット上のセルフチェックは、「病気かどうかを決めるもの」ではありません。あくまで、体調の変化や生活の中で気になっている点を整理するためのものです。ただ、喉の渇きや頻尿、だるさ、体重の変化、健康診断での指摘などがいくつも重なっている場合、「まだ大丈夫」と自分に言い聞かせ続けるより、一度専門家に確認してもらうほうが安心につながることも多いです。セルフチェックをして不安が強くなった時点は、実は受診を考えるにはちょうどよいタイミングだと捉えても構いません。
調べるときに知っておきたい、検査の考え方
糖尿病は、症状の有無だけで判断できる病気ではありません。最終的には、血液検査や尿検査などの数値を見て状態を確認します。ただし、「検査をする=すぐ治療が始まる」というわけではなく、多くの場合は健康診断の結果をもとに、必要な項目を追加で確認していく流れになります。まずは今の状態を数値で把握することが目的なので、検査そのものを過度に構えなくても大丈夫です。
病院に行くタイミングは「症状の重さ」だけでは決まらない
「どの段階になったら病院に行くべきか」は、多くの人が悩むポイントですが、はっきりした症状が出てからでないと行けないわけではありません。健康診断で数値を指摘された、体調の変化が続いている、気になって検索が止まらなくなっている――これらはすべて、十分な受診理由になります。実際の診断や治療は段階的に進められるため、「まずは状況を整理するために行く」という気持ちで受診して問題ありません。一度確認するだけでも、「今は経過観察で大丈夫」「ここは注意しよう」と整理でき、不安を抱え続ける時間を減らすことができます。
最初の相談先は「通いやすさ」で選んでいい
最初の相談先としては、身近な内科や糖尿病を扱っているクリニックで十分なケースが多く、最初から専門医を探さなければならないわけではありません。福山市のように生活圏が比較的コンパクトな地域では、通いやすさや相談しやすさが、その後も無理なく向き合えるかどうかに大きく影響します。必要に応じて専門医や総合病院へ紹介してもらうこともできるため、まずは「今の不安を受け止めてもらえる場所」を選ぶことが、無理のない一歩になります。
まとめ:福山市で糖尿病が不安でここまで読んだあなたへ
ここまで読み進めてくださった方は、きっと「自分は大丈夫なのか」「今、何をすればいいのか」を真剣に考えているはずです。糖尿病は、症状や数値、食事、薬、合併症と情報が広がりやすく、調べるほど不安が強くなってしまう病気ですが、この記事を通してお伝えしてきたのは、糖尿病は白か黒かをすぐに決める病気ではなく、段階ごとに状況を整理しながら向き合っていくものだということです。症状があるからといって必ず重症とは限りませんし、数値が高めでも生活を整えることで改善が期待できる人は少なくありません。食事や運動も、完璧に守ることより、無理なく続けられる形を見つけることのほうが大切ですし、合併症も必ず起きる未来ではなく、管理によって距離を取ることができるリスクとして捉えることができます。
もし今、検索が止まらなくなっていたり、情報を読んでは不安が増えている状態であれば、それ自体が一度立ち止まって状況を確認するタイミングなのかもしれません。気になる症状がある、健康診断で血糖値やHbA1cを指摘された、家族に糖尿病の人がいて自分も気になっている、そんな理由だけでも受診のきっかけとしては十分です。病院に行くことは、すぐに治療を始める覚悟を決めることではなく、「今の自分の状態を正確に知る」ための行動に過ぎません。福山市で生活されている方であれば、身近な内科や糖尿病を診ているクリニックで、健診結果を持って相談するだけでも、今後の見通しがはっきりすることは多いでしょう。結果として「今は経過観察で大丈夫」と分かることも、それ自体が大きな安心材料になります。
糖尿病は、一人で抱え込んで答えを出そうとすると苦しくなり、正しい情報と相談先を知ることで気持ちが軽くなる病気です。この記事が、「怖いから調べ続ける」状態から、「分かった上で次に進める」状態へと気持ちを切り替える助けになっていれば嬉しく思います。不安になったときは、何度でも立ち返ってください。そして、不安が続くときは、一人で結論を出そうとしなくて大丈夫です。必要なときに、専門家に相談するという選択肢が、いつでも用意されています。
その他の診療について
福山市の睡眠時無呼吸症候群・いびき
いびきや日中の眠気でお悩みの方へ。睡眠時無呼吸症候群(SAS)の検査や治療法を詳しく解説。まずは自身の症状をチェックしてみましょう
福山市の高血圧
「サイレントキラー」とも呼ばれる高血圧。その原因や初期症状、予防法を詳しく解説しています。将来の病気のリスクを減らすため、日々の生活習慣を見直してみませんか。


